Imagina que entras a una biblioteca gigantesca. Todos los libros tienen la misma portada con el título “Cáncer”, pero al abrirlos, descubres que cada uno cuenta una historia completamente diferente. Algunos son novelas de suspenso, otros son libros de ciencia ficción, varios son dramas trágicos. Aunque todos comparten el mismo nombre en la portada, sus páginas revelan mundos distintos.
Esta es la realidad del cáncer: un término que usamos como si fuera una sola enfermedad, pero que en realidad engloba más de 200 tipos diferentes. Cada uno con su propia “personalidad” molecular, su propio comportamiento y su propia historia. ¿Por qué? La respuesta está escrita en tres capítulos fascinantes de la investigación científica que exploramos hoy.
Capítulo 1: Los Sellos Distintivos del Cáncer
En el 2000, dos científicos llamados Douglas Hanahan y Robert Weinberg publicaron un artículo que cambió para siempre cómo entendemos el cáncer. Ellos se preguntaron: si existen tantos tipos diferentes de cáncer, ¿hay algo que todos tengan en común?
La respuesta fue sorprendente: sí, pero no como esperábamos.
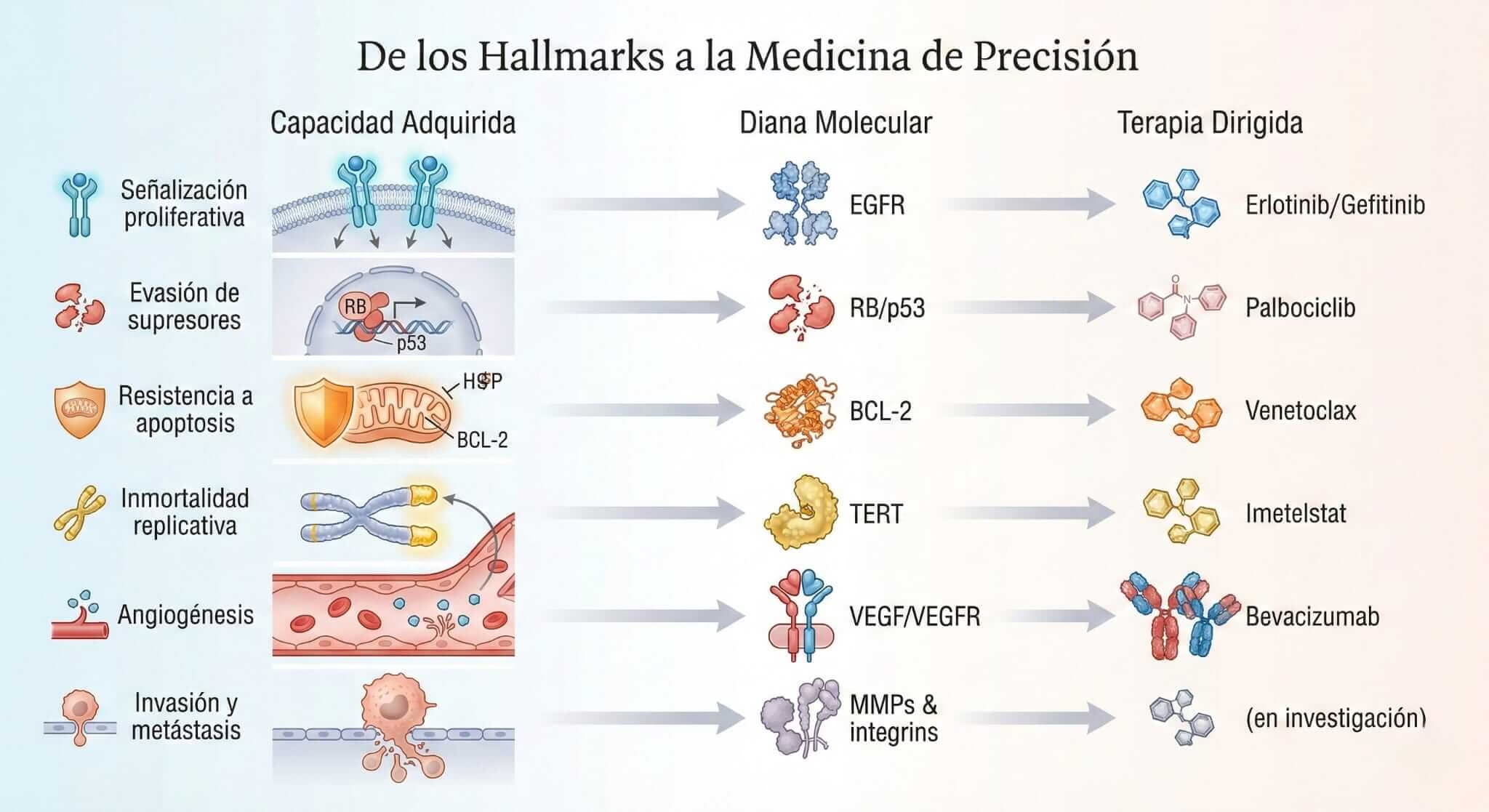
Hanahan y Weinberg descubrieron que todas las células cancerosas, sin importar de qué órgano provengan, deben adquirir seis “superpoderes” fundamentales para convertirse en tumores malignos. Piénsalo como una lista de habilidades que una célula normal debe “desbloquear” en su transformación hacia el cáncer:
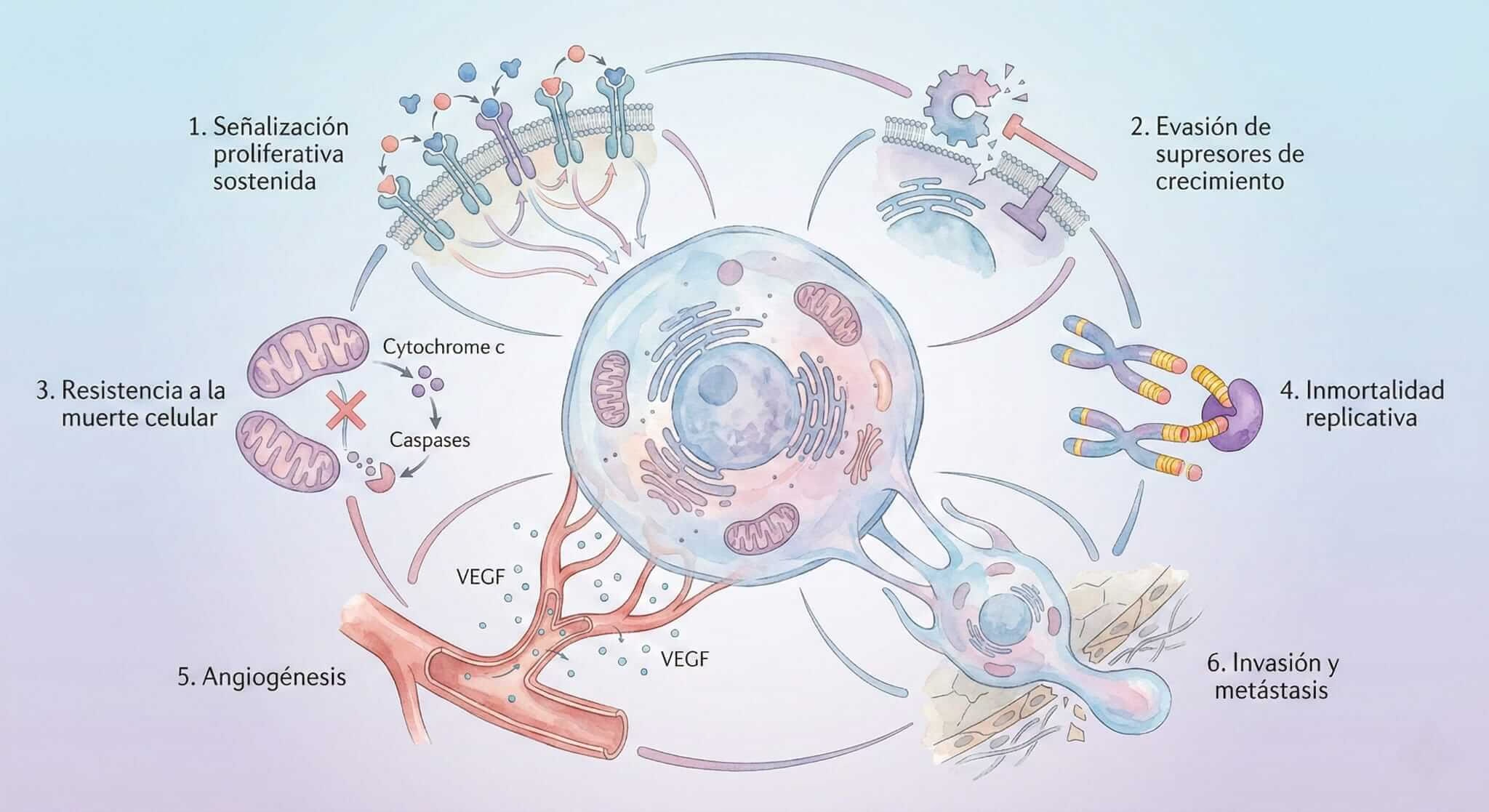
Los Seis Superpoderes del Cáncer
1. Señales de crecimiento perpetuo. Las células normales necesitan “permisos” constantes para dividirse, como un empleado que debe pedir autorización a su jefe antes de cada tarea. Las células cancerosas aprenden a falsificar esos permisos, dándose a sí mismas la orden de crecer sin parar.
Imagina un acelerador de coche atascado: el motor sigue revolucionándose aunque ya no presiones el pedal. Eso es lo que sucede cuando genes como KRAS o receptores como EGFR mutan.
2. Insensibilidad a señales de “alto”. Si el superpoder anterior es como un acelerador roto, este es como perder los frenos. Nuestras células tienen múltiples sistemas de seguridad que les dicen “ya basta, deja de dividirte”. Las células cancerosas aprenden a ignorar estas señales.
El gen TP53, conocido como “el guardián del genoma”, es como el inspector de calidad en una fábrica. Cuando muta, la fábrica pierde su control de calidad y produce células defectuosas sin freno.
3. Evasión de la muerte celular. Las células normales tienen un “interruptor de autodestrucción” llamado apoptosis: si algo va mal, la célula se sacrifica por el bien del organismo. Es como un capitán hundiéndose con su barco para salvar a la tripulación.
Las células cancerosas cortan los cables de este interruptor. Genes como BCL2 actúan como guardaespaldas que impiden que la célula ejecute su programa de muerte, incluso cuando debería hacerlo.
4. Inmortalidad replicativa. Imagina un cronómetro en cuenta regresiva dentro de cada célula. Cada vez que la célula se divide, el cronómetro resta un segundo. Cuando llega a cero, la célula envejece y muere. Este cronómetro se llama “telómero”.
Las células cancerosas descubren cómo resetear el cronómetro. Producen una enzima llamada telomerasa que añade tiempo constantemente, convirtiendo a la célula en potencialmente inmortal.
5. Angiogénesis: creando su propio sistema de suministros. Un tumor no puede crecer más allá del tamaño de una cabeza de alfiler sin oxígeno y nutrientes. Es como intentar construir una ciudad sin carreteras para llevar alimentos.
Las células cancerosas aprenden a secretar señales químicas (como VEGF) que ordenan al cuerpo construir nuevos vasos sanguíneos hacia el tumor. Es como si la ciudad construyera sus propias autopistas para recibir suministros.
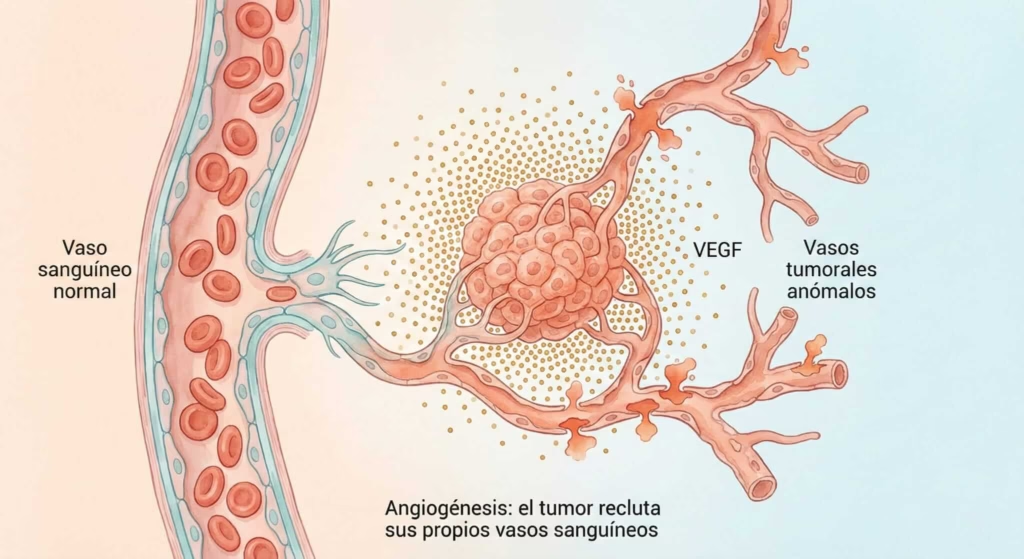
6. Invasión y metástasis. Este es el superpoder más temido: la capacidad de viajar. Las células cancerosas aprenden a desprenderse del tumor original, viajar por el torrente sanguíneo o linfático, e instalarse en órganos distantes.
Es como si las células desarrollaran pasaportes falsos y compraran boletos de avión. Rompen las barreras que las mantienen en su lugar, entran en la circulación y colonizan territorios nuevos.
Los Poderes Emergentes
En 2011, Hanahan y Weinberg actualizaron su teoría añadiendo dos capacidades más que ahora sabemos son cruciales:
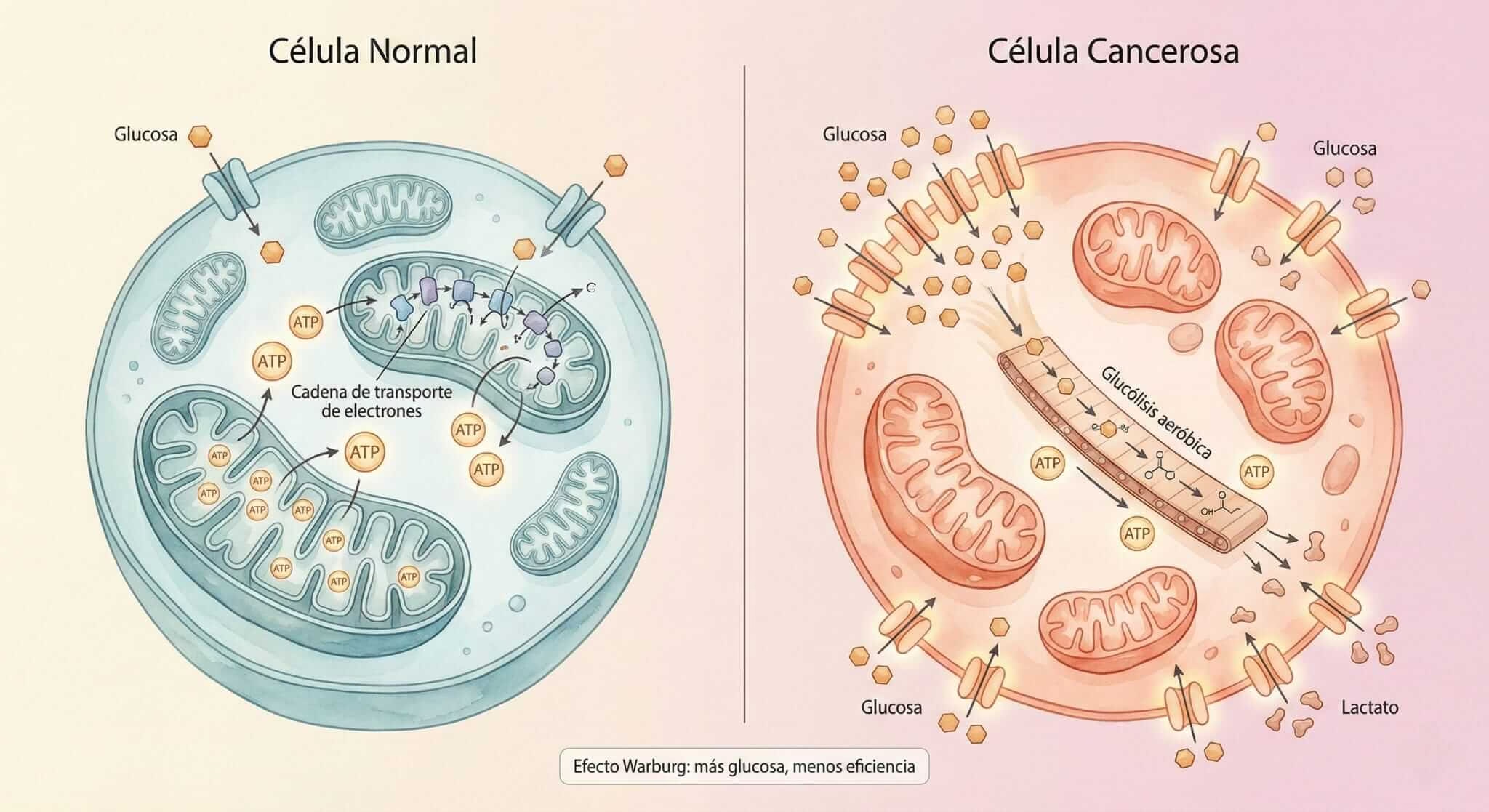
7. Reprogramación metabólica Las células cancerosas cambian completamente cómo obtienen energía. En lugar del proceso eficiente que usan células normales (respiración mitocondrial), prefieren un método más rápido pero menos eficiente llamado “glucólisis aeróbica” o efecto Warburg.
Es como cambiar de una estufa de gas eficiente a quemar leña: produces mucha menos energía por unidad de combustible, pero puedes hacerlo más rápido. Las células cancerosas compensan consumiendo glucosa vorazmente.
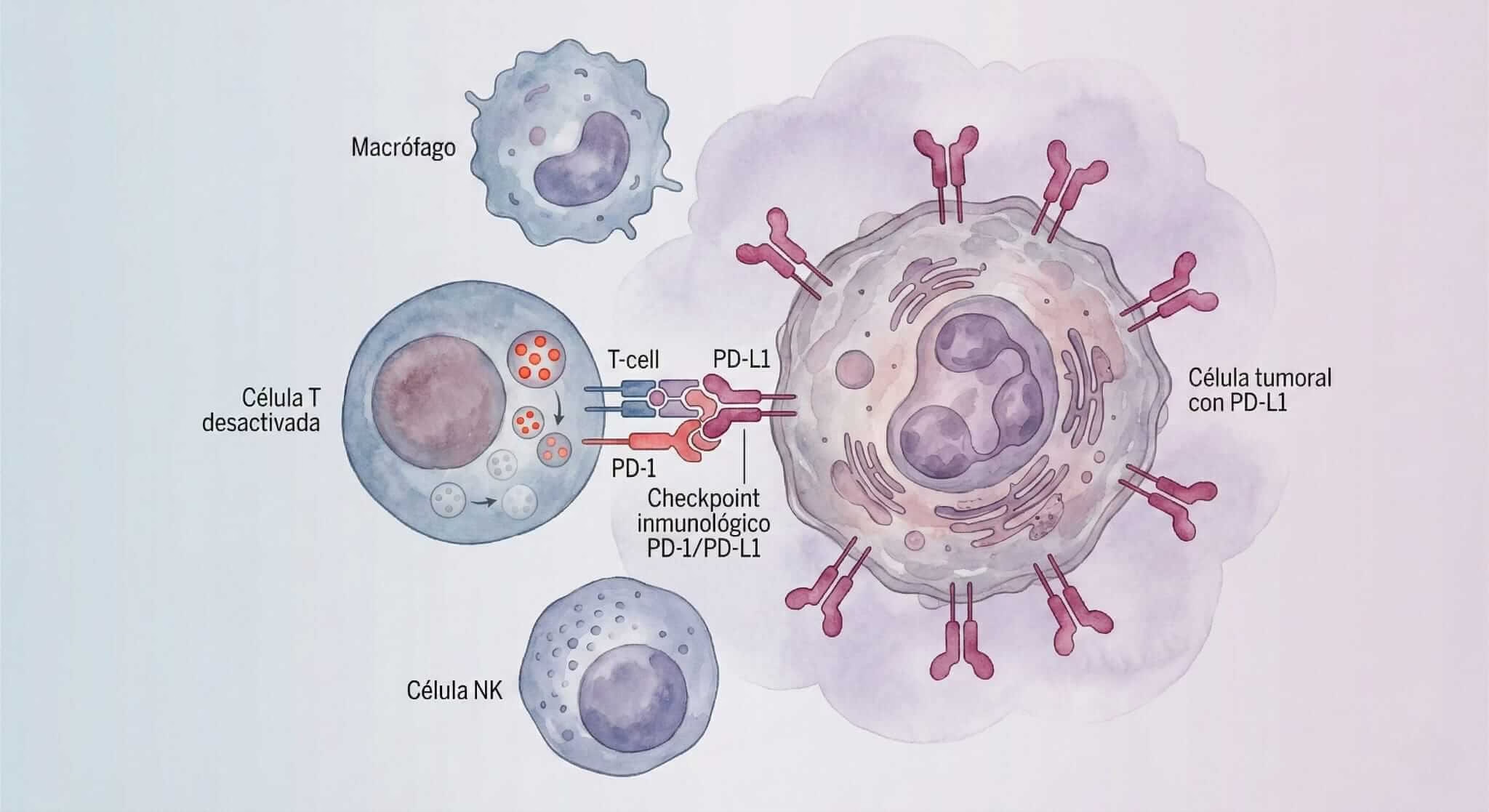
8. Evasión inmune Nuestro sistema inmune es como un ejército de vigilancia que patrulla constantemente buscando células anormales para destruirlas. Las células cancerosas aprenden trucos sofisticados para volverse “invisibles” a estas patrullas.
Algunos tumores producen señales que “apagan” a las células T (los soldados del sistema inmune). Es como si los criminales aprendieran a desactivar las cámaras de seguridad y adormecer a los guardias.
Capítulo 2: El Cáncer en Números – La Perspectiva Global
Ahora que entendemos QUÉ es el cáncer a nivel celular, preguntemos: ¿DÓNDE ocurre más frecuentemente? Los datos más recientes del proyecto GLOBOCAN 2022 nos dan una fotografía impactante.
El Impacto Global
En 2022, se diagnosticaron 20 millones de nuevos casos de cáncer en el mundo. Para ponerlo en perspectiva: es como si toda la población de Eslovenia desarrollara cáncer en un solo año.
De esos 20 millones, 9.7 millones de personas murieron. Eso significa que el cáncer causa 1 de cada 6 muertes globalmente. Es la segunda causa de muerte en el mundo después de enfermedades cardiovasculares.
Las estadísticas personales son incluso más impactantes:
- 1 de cada 5 personas desarrollará cáncer durante su vida
- 1 de cada 9 hombres morirá por cáncer
- 1 de cada 12 mujeres morirá por cáncer
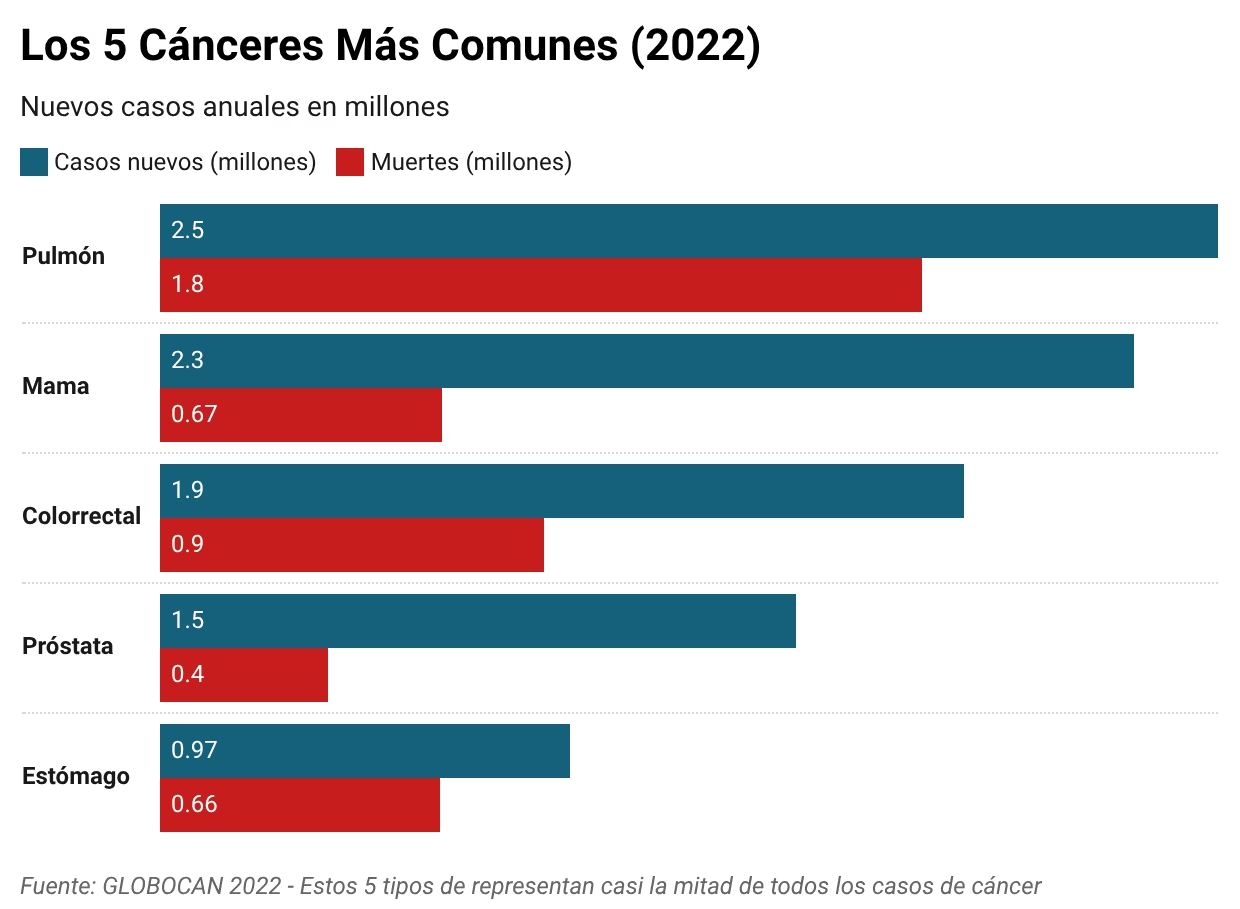
Los Cinco Cánceres Más Comunes
1. Cáncer de Pulmón: El Asesino Número Uno
- 2.5 millones de casos nuevos
- 1.8 millones de muertes
- Causa el 18.7% de todas las muertes por cáncer
El cáncer de pulmón es paradójico: no es el más común en incidencia, pero sí en mortalidad. Es extremadamente letal. La gran mayoría de casos está vinculada al tabaquismo, lo que lo convierte en la principal causa de muerte por cáncer prevenible.
2. Cáncer de Mama: El Más Diagnosticado en Mujeres
- 2.3 millones de casos nuevos
- 665,000 muertes
- El cáncer más común en mujeres a nivel mundial
El cáncer de mama muestra una historia de dos mundos: en países desarrollados, las tasas de diagnóstico son altísimas (mayor detección temprana) pero la mortalidad es relativamente baja (mejores tratamientos). En países de bajo desarrollo, pasa lo contrario: menos diagnósticos, pero mayor letalidad.
3. Cáncer Colorrectal: El Enemigo Silencioso
- 1.9 millones de casos nuevos
- 904,000 muertes
- Alta letalidad relativa
El cáncer de colon es especialmente preocupante porque sus tasas están aumentando rápidamente en países en transición epidemiológica, como México. La dieta occidental (alta en carnes procesadas, baja en fibra), el sedentarismo y la obesidad son factores clave.
4. Cáncer de Próstata: Alta Incidencia, Baja Letalidad
- 1.5 millones de casos nuevos
- 397,000 muertes
- Letalidad relativamente baja
El cáncer de próstata tiene un perfil único: es extremadamente común, pero muchos casos crecen tan lentamente que los hombres mueren CON cáncer de próstata, no POR cáncer de próstata. El desafío médico es distinguir los tumores agresivos de los indolentes.
5. Cáncer de Estómago: El Olvidado
- 968,000 casos nuevos
- 660,000 muertes
- Alta letalidad
El cáncer de estómago tiene una distribución geográfica marcada: es extremadamente común en Asia Oriental (Japón, Corea, China) debido a factores dietéticos y a la infección por Helicobacter pylori. En occidente, sus tasas han disminuido dramáticamente con la refrigeración de alimentos.
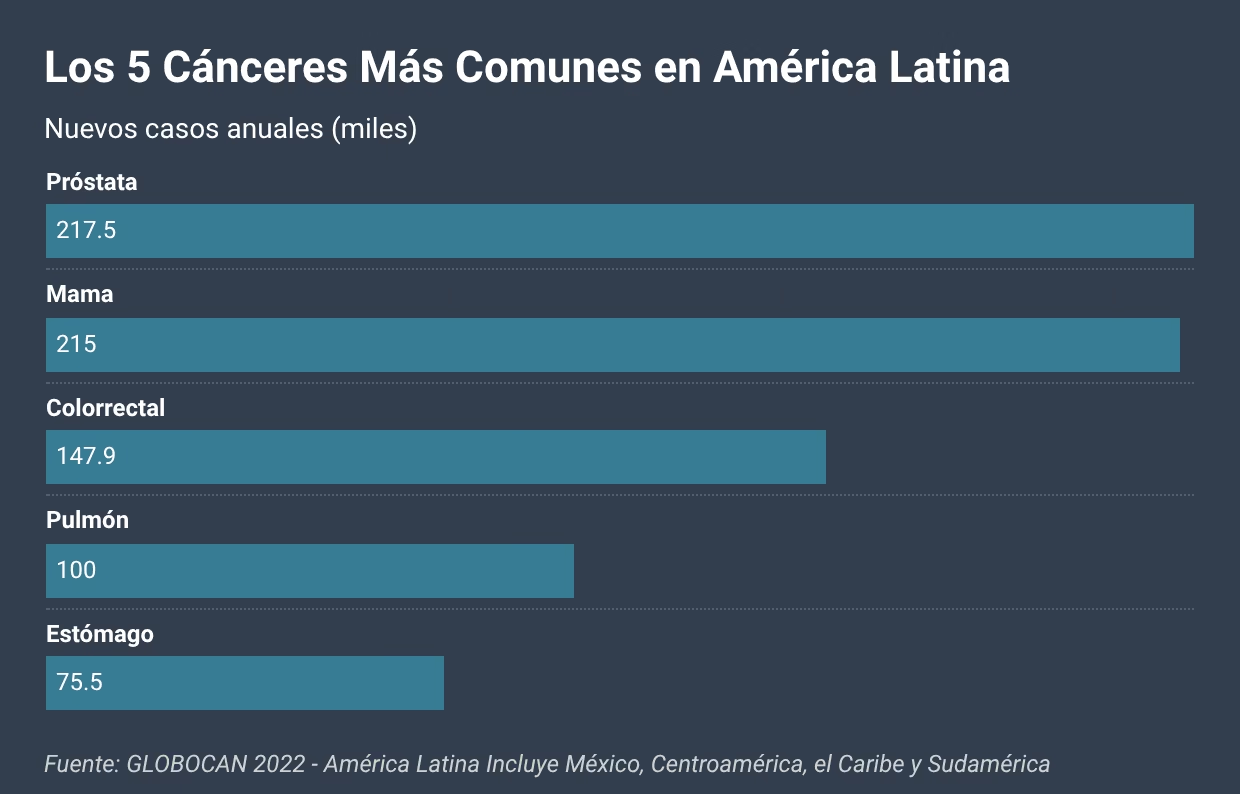
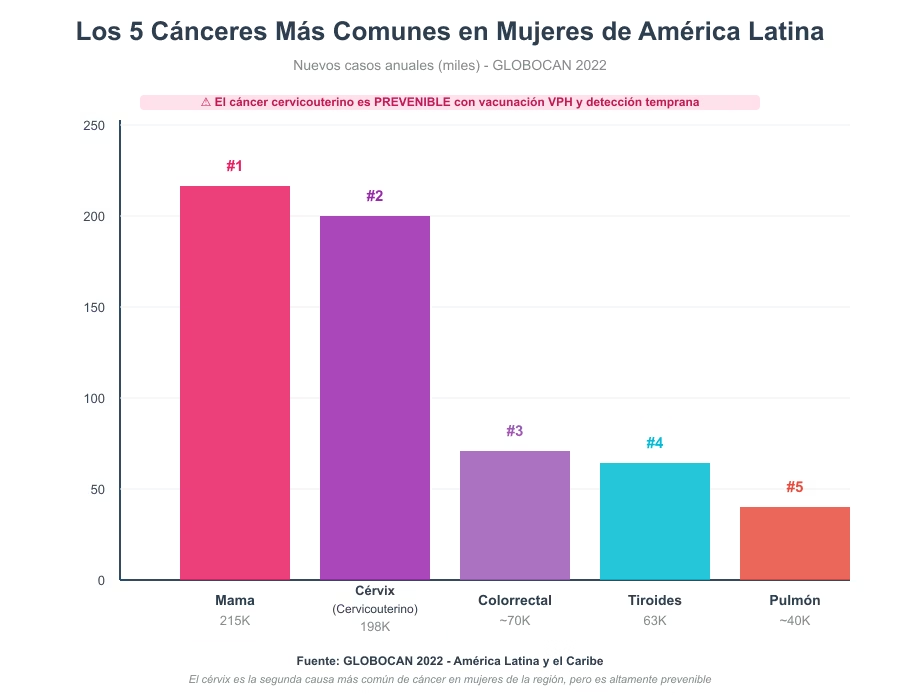
La Realidad en México y Latinoamérica
Para México y Centroamérica, los datos muestran:
- Incidencia de 140 casos por 100,000 habitantes
- Mortalidad de 66-68 por 100,000 habitantes
- Tasas intermedias comparadas con otras regiones
Lo más importante para nuestra región:
Cáncer cervicouterino: Sigue siendo una de las principales causas de muerte por cáncer en mujeres latinoamericanas, a pesar de ser altamente prevenible con vacunación contra VPH y detección temprana con Papanicolaou.
Cáncer de mama: La incidencia está aumentando, pero la mortalidad también porque muchos casos se detectan en etapas avanzadas por falta de acceso a mamografías.
Cáncer colorrectal: Está aumentando dramáticamente debido a la adopción de dietas occidentales, obesidad y sedentarismo.
La Disparidad Mundial
Uno de los datos más tristes del reporte GLOBOCAN es la disparidad en sobrevida:
- Los países desarrollados tienen tasas de incidencia más altas (mejor detección)
- Pero los países de bajo desarrollo tienen tasas de mortalidad desproporcionadamente altas (peor acceso a tratamiento)
Un ejemplo: el cáncer de mama en Estados Unidos tiene una tasa de sobrevida a 5 años del 90%. En muchos países africanos, esa tasa es menor al 50%. Mismo cáncer, resultados radicalmente diferentes por acceso a tratamiento.
Ahora que vimos el QUÉ (los hallmarks) y el DÓNDE (las estadísticas globales), falta la pregunta más fascinante de todas: ¿POR QUÉ el cáncer es tan diverso? ¿Por qué un cáncer de mama se comporta tan diferente a uno de pulmón, si ambos tienen que adquirir los mismos superpoderes? La respuesta está en el concepto que cambió todo: la célula de origen.
Capítulo 3: La Célula de Origen – Por Qué Cada Cáncer Es Único
Aquí llegamos al misterio central: si todos los cánceres comparten los mismos hallmarks, ¿por qué son tan diferentes? La respuesta está en un concepto revolucionario: la célula de origen.
Imagina que el cáncer es como una canción que puedes tocar en diferentes instrumentos. Los acordes básicos (los hallmarks) son los mismos, pero la melodía suena completamente diferente si la tocas en piano, guitarra o violín. El “instrumento” es la célula de origen.
El Estudio Más Grande en la Historia del Cáncer
En 2018, el proyecto TCGA (The Cancer Genome Atlas) publicó el análisis molecular más ambicioso jamás realizado: casi 10,000 tumores de 33 tipos diferentes, analizados con 5 plataformas moleculares distintas.
Fue como tomar 10,000 fotografías del cáncer usando 5 tipos diferentes de cámaras simultáneamente: una que captura ADN, otra que mide metilación, otra que lee ARN, otra que detecta microARN, y otra que cuantifica proteínas.
La Huella Digital de la Célula de Origen
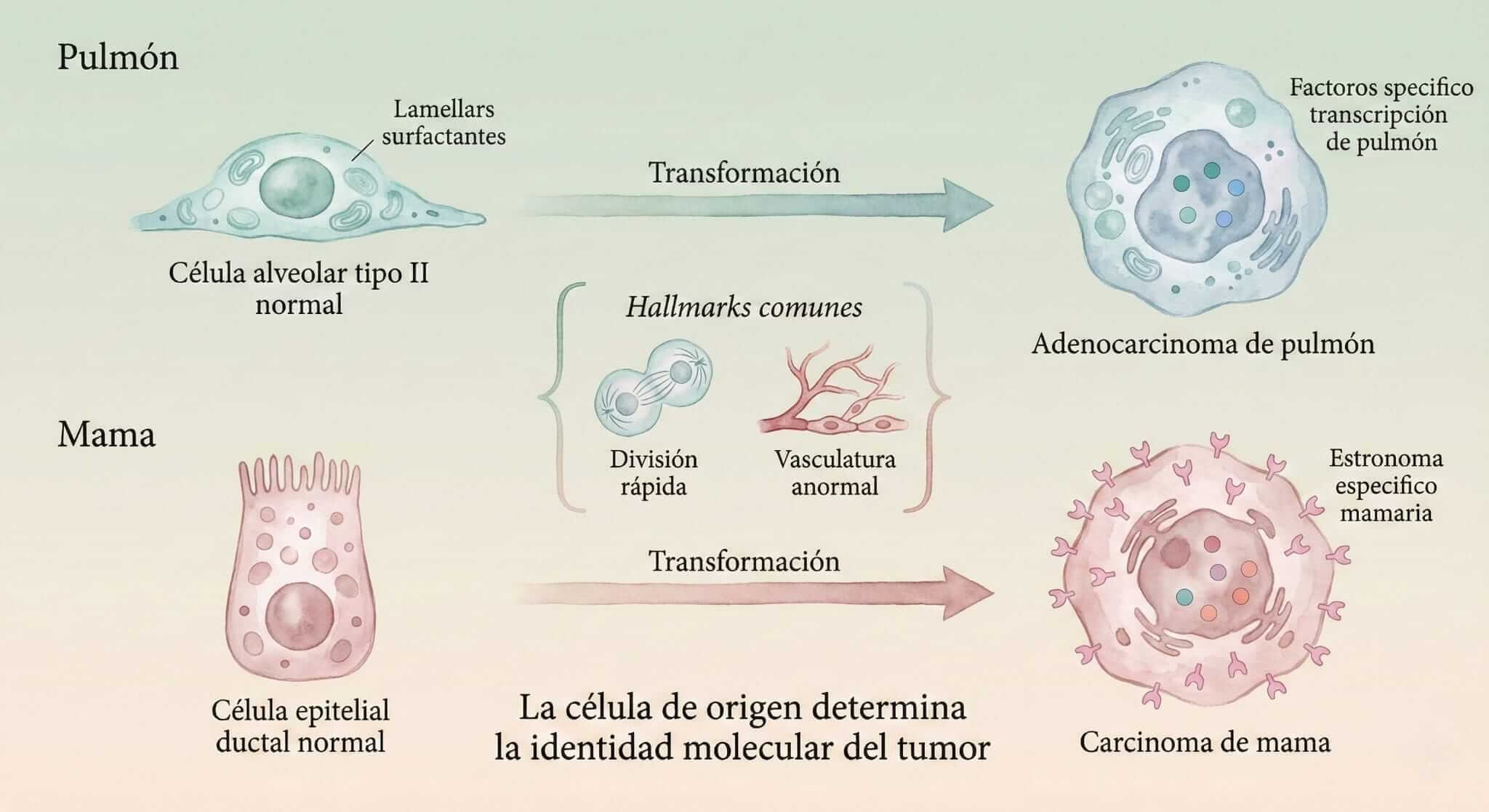
El descubrimiento clave fue este: cada célula normal tiene un “programa de identidad” molecular específico, y cuando se vuelve cancerosa, no borra completamente ese programa.
Es como un actor que interpreta a un villano: por más que actúe malvadamente, sigue teniendo su acento, su manera de caminar, sus gestos característicos. La célula cancerosa conserva marcas moleculares de su origen.
¿Cómo funciona esto?
Las células hepáticas tienen genes activos para metabolizar toxinas y producir bilis. Las células renales tienen genes para filtrar sangre. Las células de la piel tienen genes para formar barreras protectoras.
Cuando cualquiera de estas células se vuelve cancerosa, retiene parte de su identidad original en forma de:
- Patrones de expresión génica específicos
- Marcas epigenéticas (metilación del ADN) características
- Programas de diferenciación parcialmente activos
28 Subtipos Moleculares, No 33 Anatómicos
El estudio TCGA clasificó los tumores de dos formas:
- Clasificación anatómica tradicional: 33 tipos (por órgano de origen)
- Clasificación molecular integrada: 28 clusters (por similitud molecular)
¿Qué significa esto?
Significa que algunos tipos de cáncer que considerábamos diferentes porque surgen en órganos distintos, son molecularmente casi idénticos. Y viceversa: algunos cánceres del mismo órgano son molecularmente tan diferentes que deberían considerarse enfermedades distintas.
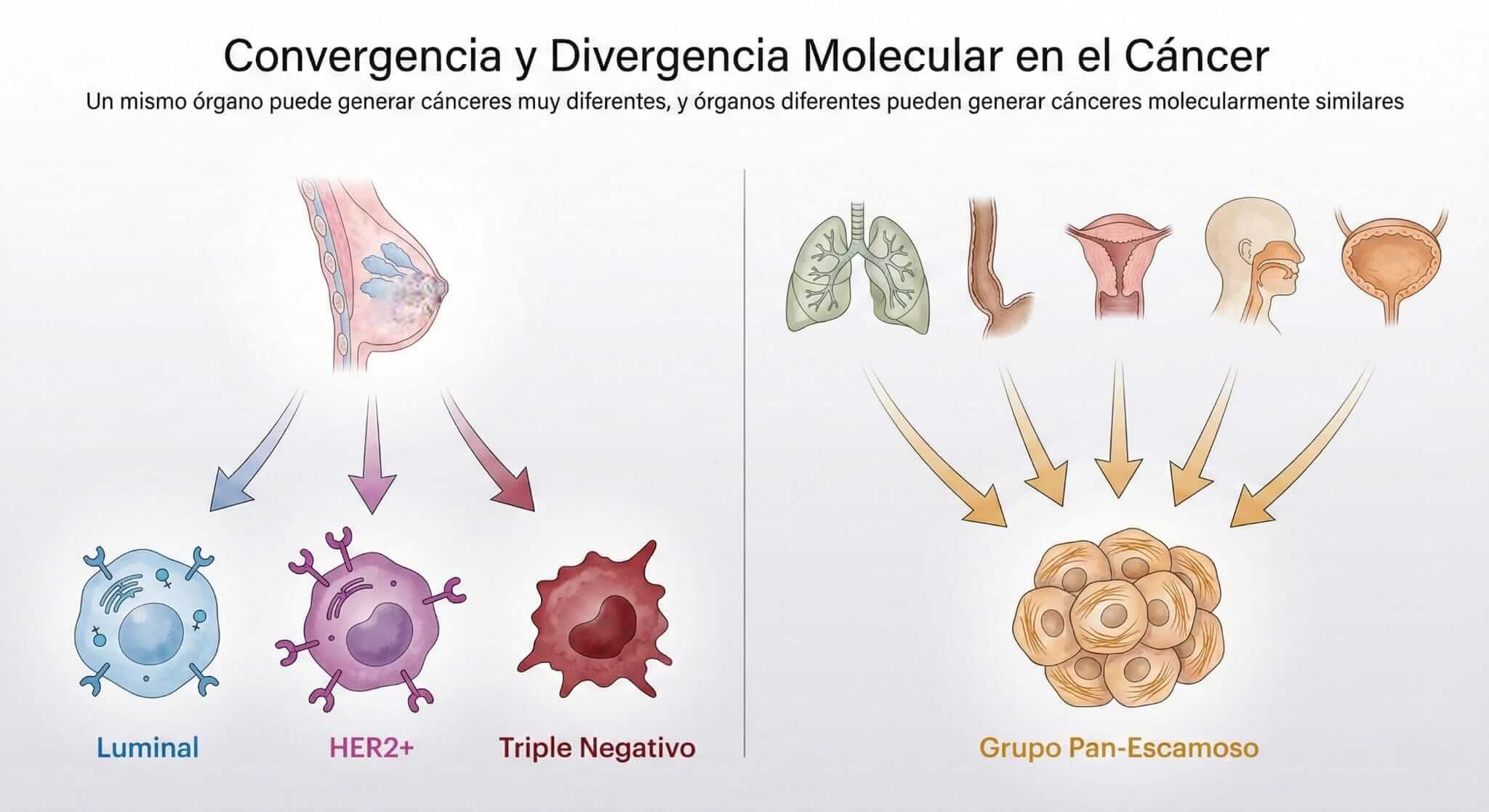
Convergencia y Divergencia
CONVERGENCIA (diferentes órganos → similar molecular):
Pan-Squamous: Los cánceres de células escamosas de cabeza-cuello, pulmón, esófago, cérvix y vejiga se agrupan molecularmente. Todos comparten señales de proliferación intensa y expresión de p63 (un marcador de células escamosas). Es como si cinco instrumentos diferentes tocaran exactamente la misma melodía.
Pan-GI: Los cánceres gastrointestinales (estómago, esófago, colon) comparten patrones moleculares relacionados con digestión y absorción.
DIVERGENCIA (mismo órgano → diferentes moleculares):
Cáncer de Mama: Se divide en al menos 3 subtipos moleculares completamente diferentes:
- Luminal (hormonalmente sensible)
- HER2-amplificado (con sobreexpresión de HER2)
- Triple negativo (sin receptores hormonales ni HER2)
Estos tres subtipos son tan diferentes molecularmente que deberían considerarse enfermedades distintas. Tienen pronósticos diferentes, tratamientos diferentes y comportamientos diferentes.
Cáncer de Estómago y Esófago: Altamente heterogéneos, con múltiples subtipos moleculares dentro del mismo órgano.
Implicaciones para el Tratamiento
Esta investigación está revolucionando cómo tratamos el cáncer:
Antes: “Este paciente tiene cáncer de mama, le damos quimioterapia para cáncer de mama”
Ahora: “Este paciente tiene cáncer de mama triple negativo con mutación BRCA1, le damos inhibidores PARP. Este otro paciente tiene cáncer de mama luminal con sobreexpresión de ER, le damos terapia hormonal”
Futuro cercano: “Este paciente tiene un tumor con amplificación de HER2. No importa si viene de mama, estómago o vejiga, todos reciben trastuzumab (Herceptin)”
Esto se llama medicina de precisión pan-cáncer: tratar la mutación molecular, no el órgano de origen.
La Advertencia Importante: El Contexto Aún Importa
Pero hay una trampa. El estudio TCGA encontró que el contexto tisular todavía puede ser crucial.
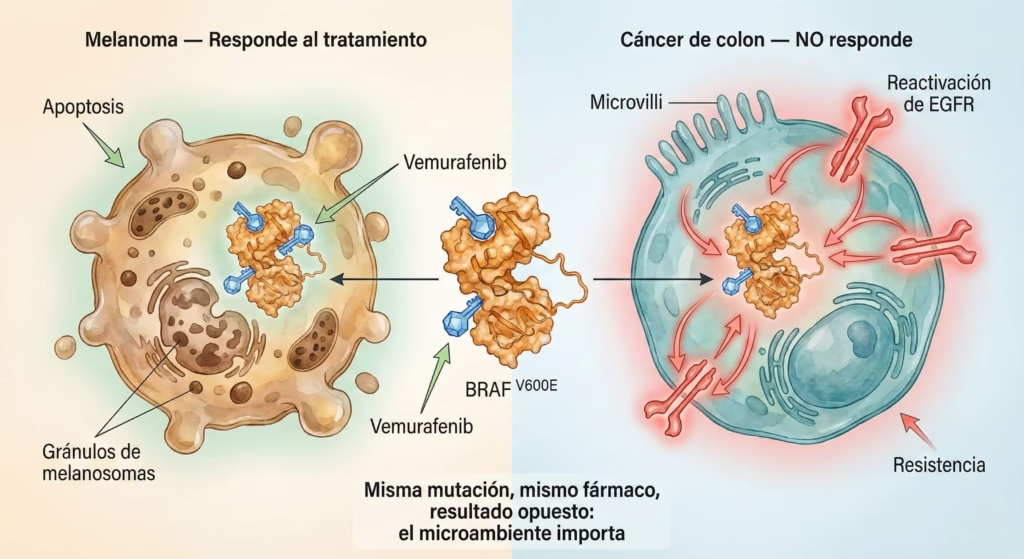
El caso BRAF: La mutación BRAF V600E ocurre en múltiples tipos de cáncer:
- Melanoma con BRAF mutado: responde EXCELENTEMENTE a inhibidores BRAF (vemurafenib, dabrafenib)
- Cáncer de colon con BRAF mutado: responde POBREMENTE a los mismos inhibidores
Mismo gen, misma mutación, pero respuestas totalmente opuestas al tratamiento. ¿Por qué? Porque el microambiente del colon y del melanoma son diferentes. La célula de origen todavía importa.
El Gran Cuadro: Integrando las Tres Perspectivas
Ahora podemos responder a la pregunta inicial: ¿por qué el cáncer es tan diverso?
Los Hallmarks nos dicen QUÉ es el cáncer: Un conjunto de capacidades que las células deben adquirir para volverse malignas. Son las reglas del juego.
GLOBOCAN nos dice DÓNDE ocurre: Qué tipos de cáncer afectan más a diferentes poblaciones y por qué. Son los jugadores más frecuentes.
Cell-of-Origin nos dice POR QUÉ es tan diverso: Porque esas mismas capacidades (hallmarks) se desarrollan sobre más de 200 tipos celulares diferentes, cada uno con su propia identidad molecular. Son los equipos jugando con diferentes estrategias.
La Metáfora Final: El Ajedrez del Cáncer
Piensa en el cáncer como una partida de ajedrez:
Los Hallmarks son las reglas del juego: cómo se mueven las piezas, qué significa jaque mate, cuándo termina la partida.
Las estadísticas (GLOBOCAN) nos dicen qué partidas se juegan más frecuentemente en diferentes partes del mundo, quién gana más seguido, qué aperturas son más comunes.
La célula de origen es el estilo de juego: algunos jugadores son agresivos, otros defensivos, algunos prefieren sacrificar piezas temprano, otros juegan más conservadoramente. Las reglas son las mismas, pero cada partida es única.
Y al igual que en el ajedrez, donde los grandes maestros deben entender tanto las reglas como los diferentes estilos de juego, los oncólogos modernos deben entender tanto los hallmarks universales como las particularidades moleculares de cada tipo de cáncer.
Perspectivas Futuras
¿Y qué viene después? La ciencia del cáncer está cambiando a una velocidad impresionante. Imagínate que en unos años tu oncólogo ya no te diga “tienes cáncer de pulmón” sino “tienes un carcinoma con mutación EGFR y alta expresión de PD-L1”. El órgano donde empezó va a ser un dato más, no la identidad principal del tumor.Ya están corriendo ensayos clínicos llamados basket trials, donde lo que importa no es de dónde viene tu tumor sino qué mutación tiene. Si 100 pacientes comparten la misma mutación NRG1, entran al mismo estudio sin importar si el tumor es de pulmón, páncreas u ovario.La inmunoterapia personalizada va a aprovechar los tumores “inmuno-enriquecidos” que identificó el TCGA para decidir quién se beneficia de checkpoint inhibitors. Y la inteligencia artificial está aprendiendo de los 10,000 casos del TCGA para predecir qué tratamiento funcionará mejor para cada perfil molecular.El futuro del tratamiento del cáncer ya no es “un mismo tratamiento para todos” — es medicina tan personalizada como tu propia huella digital molecular.
El Mensaje de Esperanza
Sí, el cáncer es devastadoramente diverso. Pero esa diversidad, antes un obstáculo, ahora es una oportunidad.
Cada subtipo molecular que identificamos es una nueva oportunidad para tratamientos dirigidos. Cada convergencia pan-cáncer que descubrimos multiplica el número de pacientes que pueden beneficiarse de una terapia específica. Cada hallmark que entendemos es un punto de vulnerabilidad que podemos atacar.
Las estadísticas de GLOBOCAN nos muestran dónde enfocar nuestros esfuerzos de prevención y detección temprana. Los hallmarks de Hanahan y Weinberg nos dan un mapa de las vulnerabilidades del cáncer. Y el trabajo del TCGA nos está dando las herramientas moleculares para convertir ese mapa en tratamientos personalizados.
La batalla contra el cáncer no es una sola guerra, son 200 batallas diferentes. Pero ahora, por primera vez en la historia, estamos ganando en múltiples frentes simultáneamente.
Video
¿Prefieres video? Checa la versión corta de 60 segundos en mi TikTok, YouTube o Instagram

⚠️ AVISO LEGAL: Este contenido es informativo y educativo. NO sustituye la consulta médica profesional. Siempre consulta con tu médico antes de hacer cambios en tu tratamiento o estilo de vida.
Referencias
- Hallmarks of Cancer: The Next Generation. Cell. 2011;144(5):646-674.
- Global cancer statistics 2022: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin. 2024;74(3):229-263.
- Cell-of-Origin Patterns Dominate the Molecular Classification of 10,000 Tumors from 33 Types of Cancer. Cell. 2018;173(2):291-304.
- The Cancer Genome Atlas Research Network. The Cancer Genome Atlas Pan-Cancer analysis project. Nat Genet. 2013;45(10):1113-1120.
- Global Cancer Observatory.
- GLOBOCAN 2022: Latin America Hub.