Imagina que tu cuerpo es una ciudad donde la glucosa es el combustible que mantiene todo funcionando. La insulina es como el sistema de transporte que lleva ese combustible a donde se necesita. Ahora imagina qué pasaría si ese sistema de transporte fallara. Dependiendo de cómo y por qué falle, tendremos diferentes tipos de diabetes. Hoy vamos a descubrir que la diabetes no es una sola enfermedad, sino un grupo de condiciones con orígenes distintos pero un resultado común: demasiada glucosa circulando en la sangre.
La diabetes mellitus afecta a más de 463 millones de adultos en todo el mundo, y se estima que para el año 2045 esta cifra alcanzará los 700 millones de personas. En México, la diabetes es una de las principales causas de muerte, y entender sus diferentes formas es crucial para su prevención, diagnóstico correcto y tratamiento adecuado.
La Diabetes en Números: Una Epidemia Global
Antes de adentrarnos en los tipos de diabetes, es importante comprender la magnitud del problema. En 2019, aproximadamente 4.2 millones de personas entre 20 y 99 años murieron debido a la diabetes y sus complicaciones. El gasto mundial en salud relacionado con diabetes alcanzó los 760 mil millones de dólares, representando el 10% del gasto total en salud para adultos.
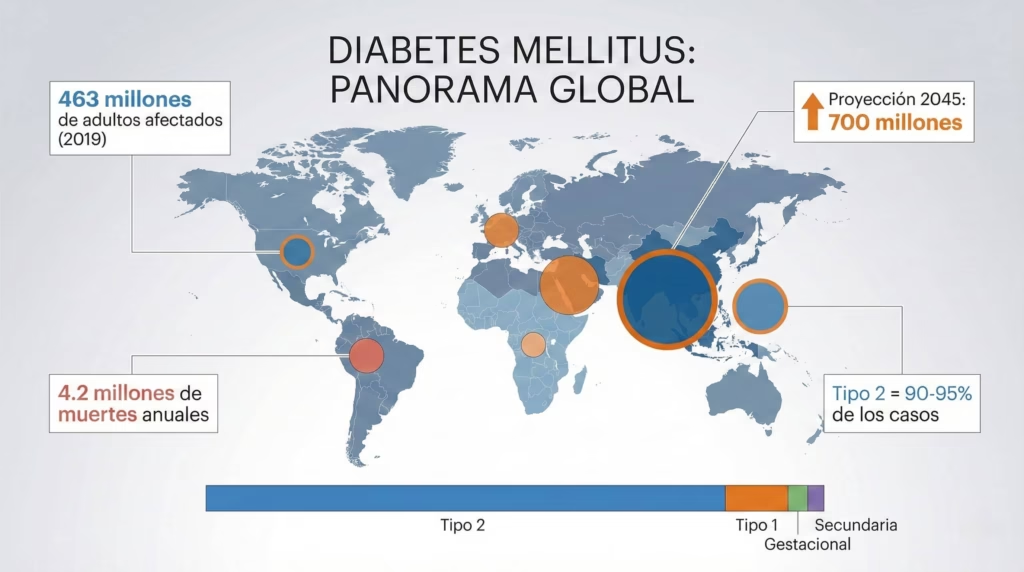
La diabetes no distingue fronteras, pero sí muestra preferencias geográficas y étnicas. Ciertas poblaciones, como los nativos americanos, asiático-americanos, afroamericanos, hispanos y latinos, tienen mayor riesgo de desarrollar diabetes tipo 2. Esta distribución desigual nos habla de una compleja interacción entre genes y ambiente.
Los Cuatro Tipos Principales de Diabetes: Diferentes Caminos, Mismo Destino
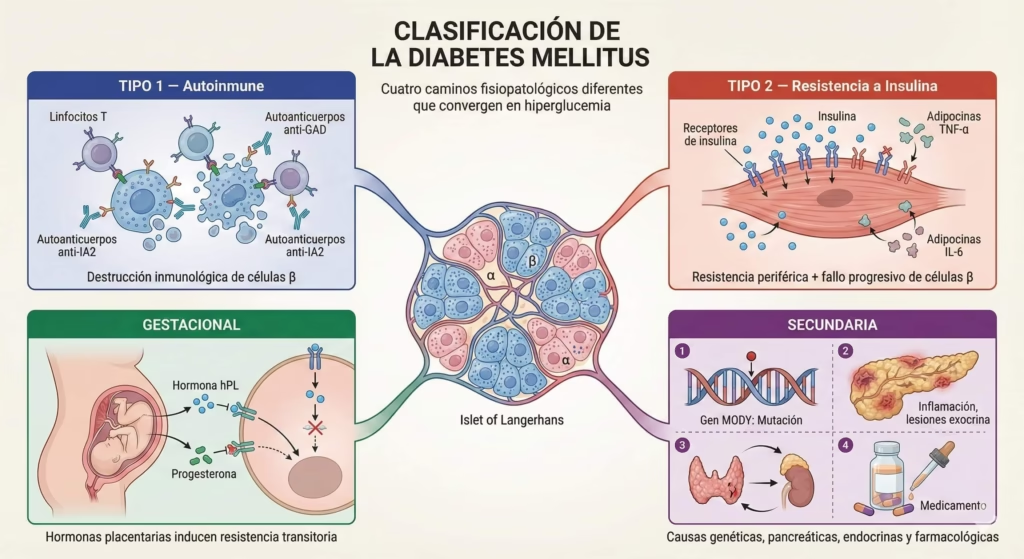
La clasificación actual de la diabetes se basa en su origen (etiología) y mecanismo de desarrollo (patogénesis). Aunque todas resultan en hiperglucemia (niveles elevados de glucosa en sangre), los caminos para llegar ahí son muy diferentes.
1. Diabetes Tipo 1: Cuando el Sistema Inmune Ataca por Error
Imagina que el sistema de seguridad de tu ciudad (tu sistema inmune) confunde a los trabajadores del sistema de transporte (las células beta del páncreas) con invasores peligrosos y los elimina. Eso es exactamente lo que sucede en la diabetes tipo 1.
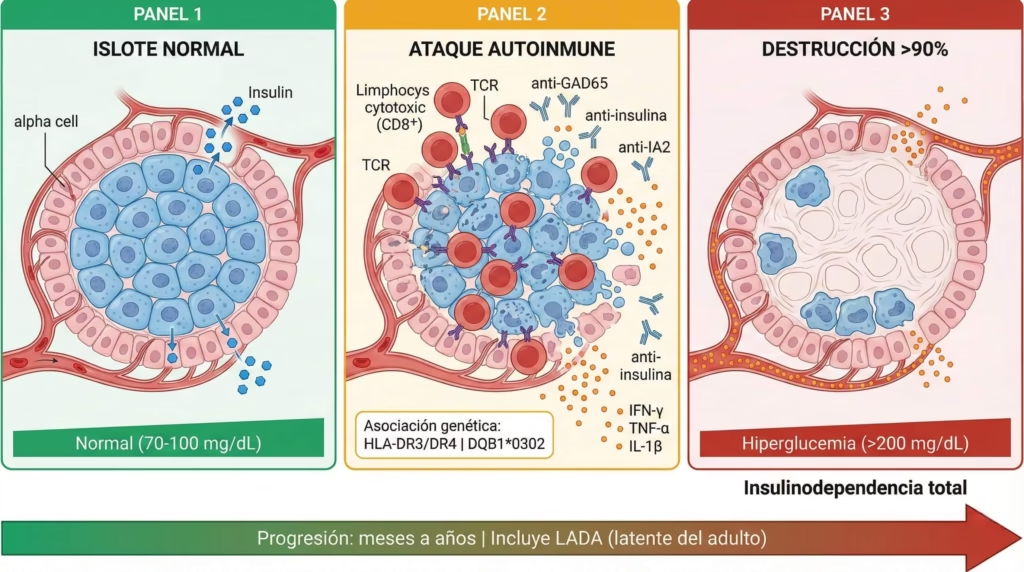
La diabetes tipo 1 representa del 5 al 10% de todos los casos de diabetes. Es una enfermedad autoinmune donde los linfocitos T (células del sistema inmune) destruyen las células beta del páncreas, que son las encargadas de producir insulina. Sin insulina, la glucosa no puede entrar a las células y se acumula en la sangre.
¿Qué la causa?
La patogénesis de la diabetes tipo 1 involucra tanto factores genéticos como ambientales. Existe una fuerte asociación con genes del sistema HLA (antígeno leucocitario humano), particularmente los haplotipos HLA-DR3 y HLA-DR4. Sin embargo, tener estos genes no garantiza desarrollar la enfermedad; se necesita un “disparador” ambiental, posiblemente una infección viral.
Los marcadores del ataque
La diabetes tipo 1 se caracteriza por la presencia de autoanticuerpos que pueden detectarse en la sangre:
- Anticuerpos anti-GAD65 (contra la enzima glutamato descarboxilasa): presentes en aproximadamente el 80% de los pacientes
- Anticuerpos anti-células de los islotes (ICA): encontrados en 69-90% de los casos
- Anticuerpos anti-IA-2α (contra tirosina fosfatasas): presentes en 54-75% de los pacientes
- Anticuerpos anti-insulina (IAA): especialmente importantes en niños pequeños, presentes en el 70%
La velocidad importa
La destrucción de las células beta puede ocurrir a diferentes velocidades. En niños y adolescentes, suele ser rápida y dramática, manifestándose con cetoacidosis diabética (una emergencia médica donde el cuerpo produce ácidos peligrosos). En adultos, puede ser más gradual, en lo que se conoce como LADA (diabetes autoinmune latente del adulto), que a menudo se confunde inicialmente con diabetes tipo 2.
2. Diabetes Tipo 2: Resistencia e Insuficiencia
Si la diabetes tipo 1 es como perder completamente el sistema de transporte, la diabetes tipo 2 es como tener un sistema de transporte que funciona mal y que gradualmente se va deteriorando.
La diabetes tipo 2 representa del 90 al 95% de todos los casos de diabetes. Se caracteriza por dos problemas principales:
- Resistencia a la insulina: Los tejidos (músculo, hígado, tejido adiposo) no responden adecuadamente a la insulina
- Disfunción de las células beta: El páncreas eventualmente no puede producir suficiente insulina para compensar
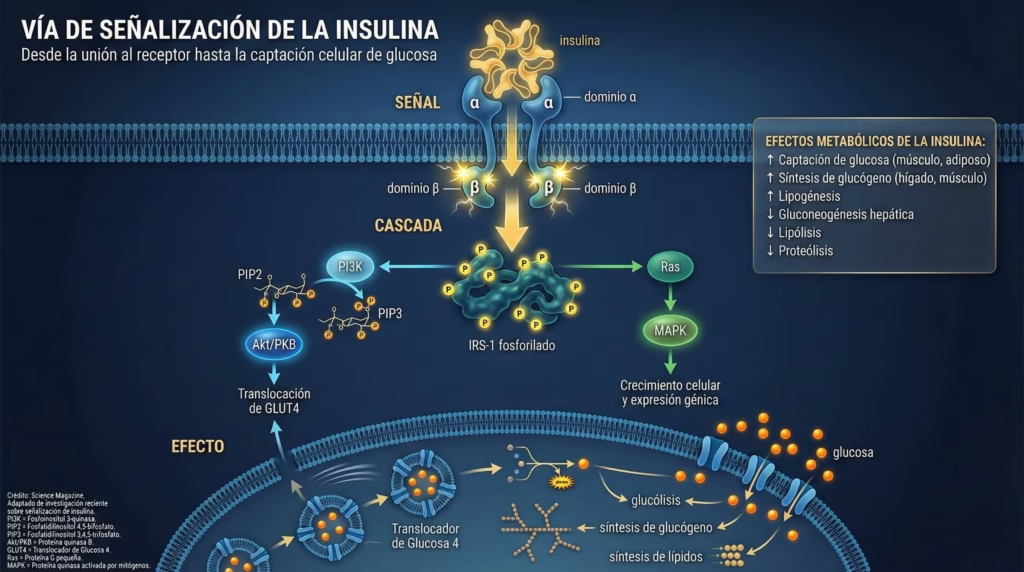
El ciclo de compensación y fallo
Al inicio, cuando los tejidos se vuelven resistentes a la insulina, las células beta del páncreas trabajan tiempo extra, produciendo más y más insulina (hiperinsulinemia) para mantener la glucosa normal. Piensa en esto como tener que gritar cada vez más fuerte para que te escuchen. Eventualmente, las células beta se “cansan” y su función declina, resultando en hiperglucemia.
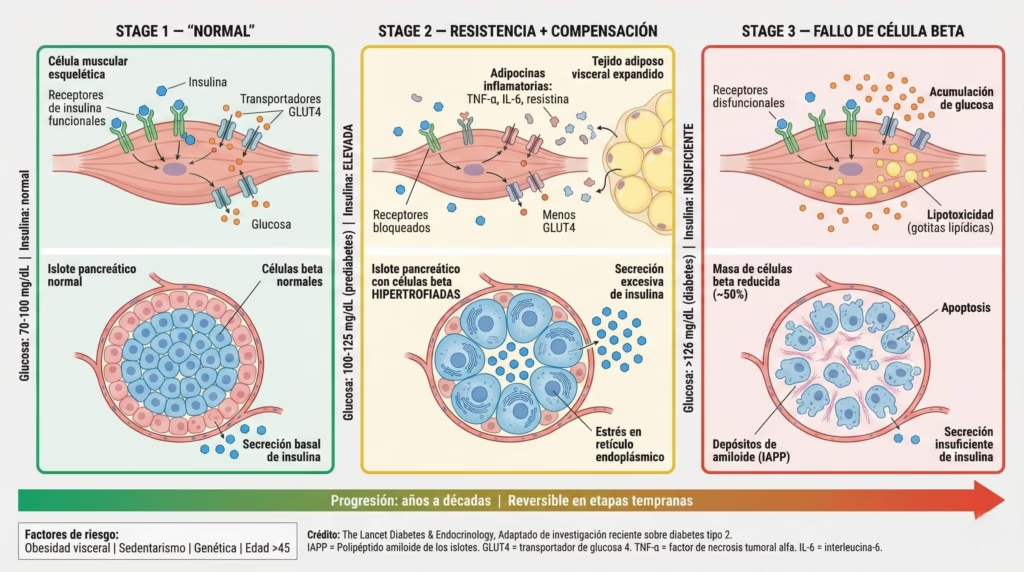
Factores de riesgo: Más allá de los genes
La diabetes tipo 2 tiene una fuerte influencia genética (es poligénica, involucra múltiples genes), pero los factores ambientales y de estilo de vida son cruciales:
- Obesidad: Especialmente la grasa abdominal (visceral) está fuertemente asociada con resistencia a la insulina
- Edad avanzada: El riesgo aumenta con los años
- Sedentarismo: La falta de actividad física aumenta la resistencia a la insulina
- Historia familiar: Tener familiares de primer grado con diabetes tipo 2 aumenta significativamente el riesgo
- Ciertos grupos étnicos: Nativos americanos, asiático-americanos, afroamericanos, hispanos y latinos tienen mayor riesgo
La conexión con la obesidad
La obesidad no es solo un factor de riesgo; es un elemento central en la patogénesis de la diabetes tipo 2. El tejido adiposo, especialmente el visceral (alrededor de los órganos abdominales), secreta sustancias llamadas adipocinas que promueven la inflamación y la resistencia a la insulina. Es interesante notar que no solo la cantidad de grasa importa, sino también su distribución: la obesidad abdominal es más peligrosa que la periférica.
3. Diabetes Gestacional: Un Desafío Temporal con Consecuencias Duraderas
Durante el embarazo, el cuerpo de la mujer experimenta cambios metabólicos dramáticos. La diabetes gestacional ocurre cuando estos cambios revelan o crean una incapacidad para manejar la glucosa adecuadamente.
La diabetes gestacional se define como cualquier grado de intolerancia a la glucosa o diabetes diagnosticada por primera vez durante el embarazo, usualmente en el segundo o tercer trimestre. Afecta entre el 1% y el 14% de todos los embarazos, dependiendo de la población estudiada.
¿Por qué ocurre?
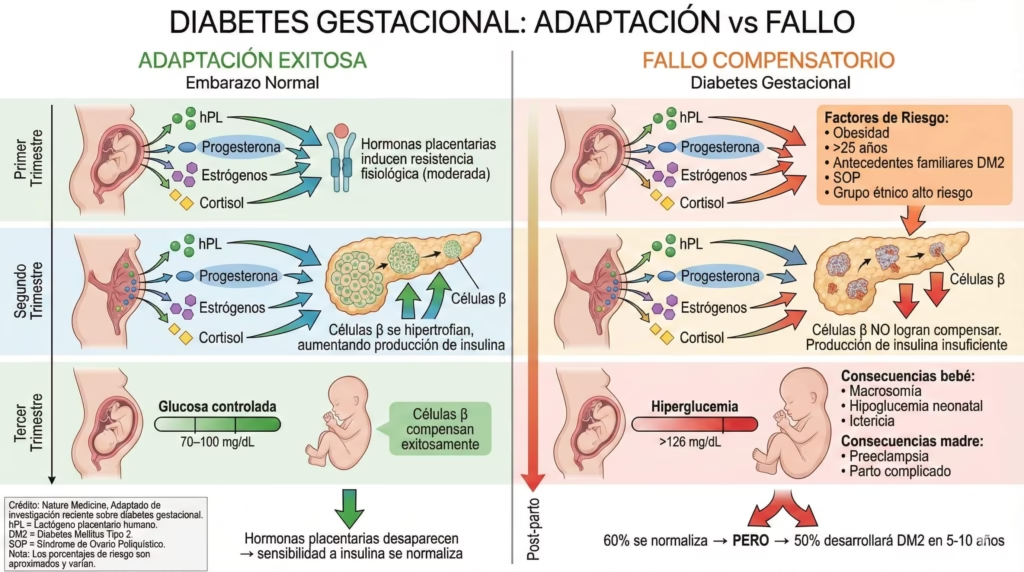
Durante el tercer trimestre del embarazo, los niveles de glucosa normalmente aumentan para proporcionar energía al feto en crecimiento. En algunas mujeres, el páncreas no puede producir suficiente insulina adicional para manejar estos niveles más altos, resultando en hiperglucemia.
Factores de riesgo especiales
- Edad materna avanzada
- Obesidad antes del embarazo
- Embarazos previos con bebés grandes
- Historia previa de diabetes gestacional
- Etnicidad: Las mujeres de origen asiático (especialmente indias), aborígenes australianas, del Medio Oriente, filipinas, de las islas del Pacífico, y mexicanas tienen mayor riesgo
Consecuencias a largo plazo
Aunque la diabetes gestacional generalmente se resuelve después del parto, no es el final de la historia. Las mujeres que han tenido diabetes gestacional tienen un riesgo significativamente mayor de desarrollar diabetes tipo 2 más adelante en la vida. Se recomienda vigilancia continua de la tolerancia a la glucosa durante toda su vida.
4. Diabetes Secundaria: Cuando Otras Condiciones Son las Culpables
Este es un grupo heterogéneo de diabetes causadas por condiciones específicas, trastornos o medicamentos. Aunque representan un porcentaje menor de todos los casos, su correcto diagnóstico es crucial porque el tratamiento puede diferir significativamente.
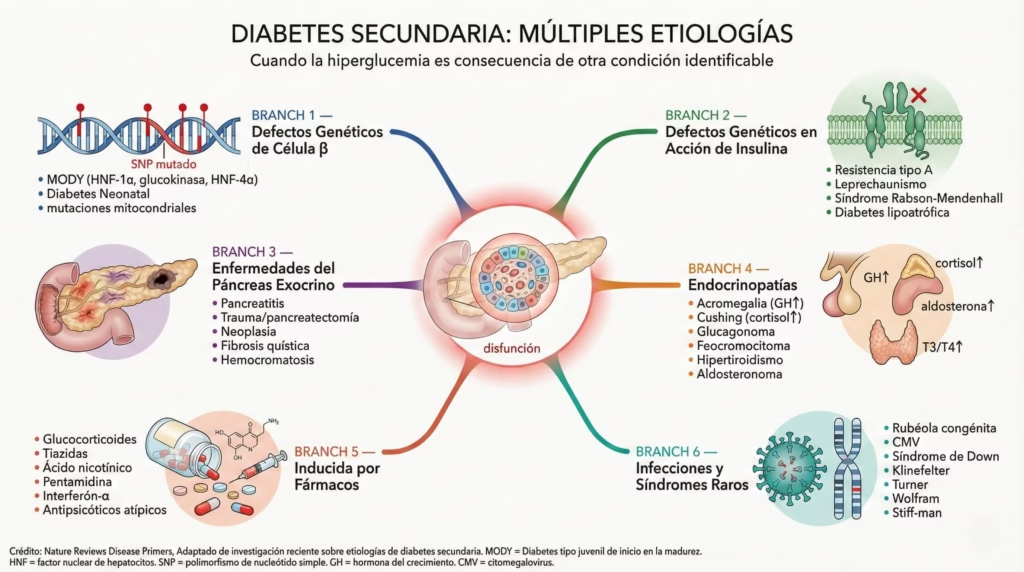
Principales causas:
MODY (Maturity-Onset Diabetes of the Young): Un grupo de diabetes monogénicas (causadas por mutaciones en un solo gen) que afectan la función de las células beta. Representa menos del 2% de todos los casos de diabetes. Los tipos más comunes son:
- MODY2 (mutación en GCK): Hiperglucemia leve y estable
- MODY3 (mutación en HNF-1α): Progresión más severa, responde bien a sulfonilureas
Diabetes neonatal: Diagnosticada en los primeros 6 meses de vida, es rara (1 en 300,000-500,000 nacimientos) y generalmente de origen genético.
Enfermedades del páncreas exocrino: Pancreatitis crónica, fibrosis quística, hemocromatosis, cáncer pancreático pueden causar diabetes al destruir suficiente tejido pancreático.
Endocrinopatías: Exceso de hormonas que antagonizan la insulina:
- Síndrome de Cushing (exceso de cortisol)
- Acromegalia (exceso de hormona de crecimiento)
- Feocromocitoma (exceso de catecolaminas)
- Hipertiroidismo (exceso de hormona tiroidea)
Medicamentos: Glucocorticoides, tiazidas, β-bloqueadores, antipsicóticos atípicos, inhibidores de proteasa pueden inducir o empeorar la diabetes.
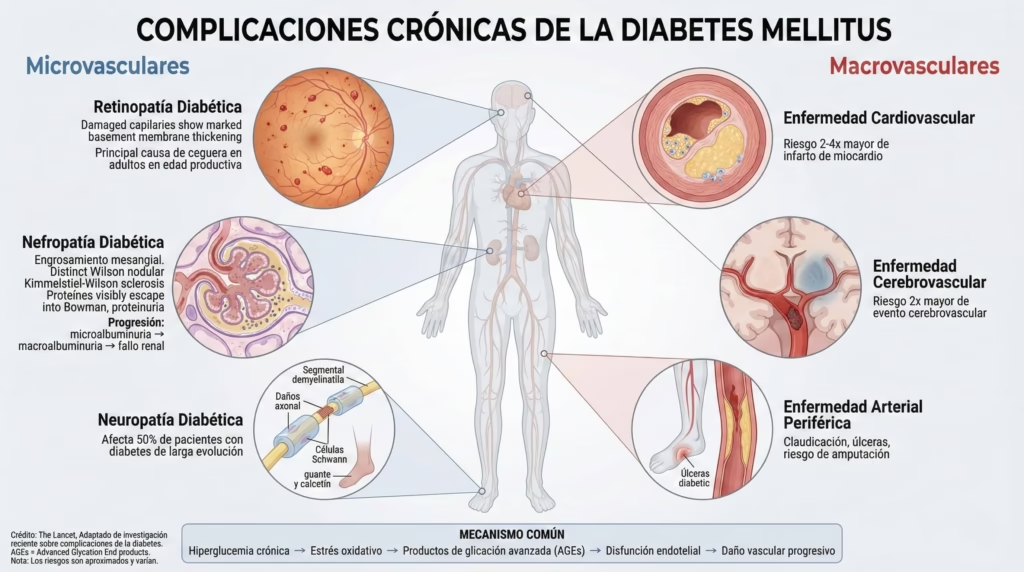
Las Complicaciones: El Verdadero Enemigo
Independientemente del tipo, la hiperglucemia crónica lleva a complicaciones devastadoras que afectan la calidad de vida y son las principales responsables de la morbilidad y mortalidad asociadas con la diabetes.
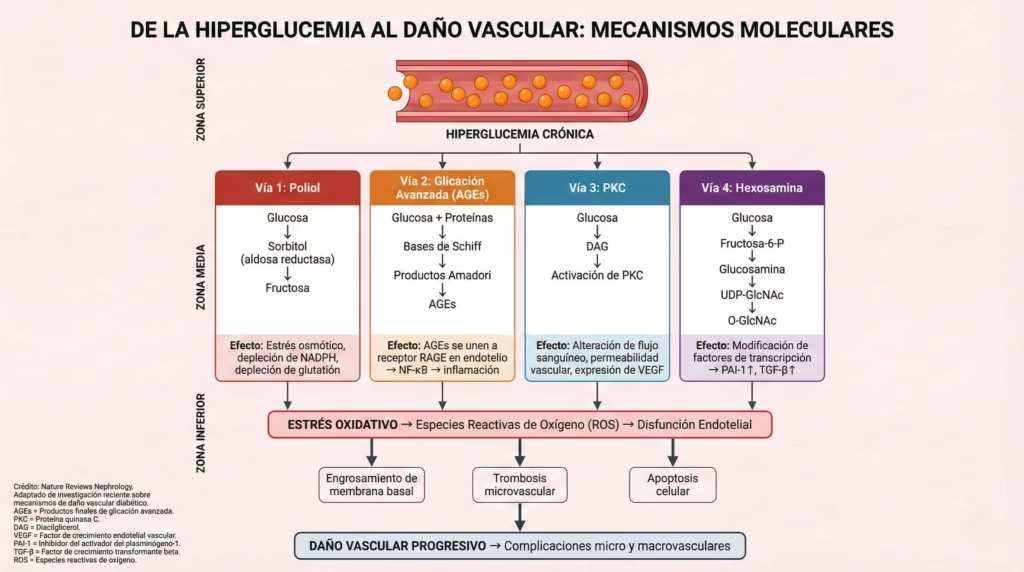
Complicaciones microvasculares (afectan los vasos sanguíneos pequeños):
- Retinopatía: Daño a los vasos de la retina que puede causar ceguera
- Nefropatía: Daño renal que puede progresar a insuficiencia renal
- Neuropatía: Daño nervioso que causa dolor, pérdida de sensibilidad, problemas digestivos y disfunción sexual
Complicaciones macrovasculares (afectan los vasos sanguíneos grandes):
- Enfermedad cardiovascular: Infarto, accidente cerebrovascular
- Enfermedad arterial periférica: Puede llevar a amputaciones
Conclusión: Un Diagnóstico Preciso Salva Vidas
La diabetes no es una enfermedad única sino un grupo de condiciones metabólicas con diferentes orígenes pero manifestaciones similares. Comprender estas diferencias es fundamental porque el tratamiento óptimo varía según el tipo:
- La diabetes tipo 1 requiere insulina desde el diagnóstico
- La diabetes tipo 2 puede manejarse inicialmente con cambios de estilo de vida y medicamentos orales
- Algunos tipos de MODY responden excepcionalmente bien a sulfonilureas de dosis bajas
- La diabetes gestacional requiere monitoreo estrecho durante el embarazo y seguimiento posterior
El diagnóstico correcto no solo mejora el tratamiento inmediato, sino que previene exposición innecesaria a medicamentos inapropiados y permite intervenciones preventivas específicas. En una era de medicina de precisión, reconocer que “diabetes” es realmente un paraguas que cubre múltiples entidades es el primer paso hacia un mejor cuidado.
La prevención, cuando es posible, y el control metabólico estricto son nuestras mejores armas contra las complicaciones que definen el verdadero impacto de esta enfermedad. Modificaciones en el estilo de vida, control de peso, ejercicio regular y educación continua no son solo recomendaciones: son herramientas poderosas que pueden cambiar el curso de la enfermedad.
Referencias
Banday, M. Z., Sameer, A. S., & Nissar, S. (2020). Pathophysiology of diabetes: An overview. Avicenna Journal of Medicine, 10(4), 174-188. https://doi.org/10.4103/ajm.ajm_53_20
Video
¿Prefieres video? Checalo en mi TikTok o YouTube.

⚠️ AVISO LEGAL / DISCLAIMER
Este contenido tiene fines exclusivamente educativos e informativos. La información presentada está basada en literatura científica y no constituye consejo médico profesional, diagnóstico o tratamiento.
Si tienes diabetes o sospechas que podrías tenerla, consulta siempre con un profesional de la salud calificado. No uses esta información para autodiagnosticarte o automedicarte.
El manejo de la diabetes requiere supervisión médica profesional y tratamiento individualizado. Cada paciente es único y requiere evaluación y seguimiento personalizado.